ПАМЯТКА Населению о туберкулезе
Что такое туберкулез?
Туберкулез - заболевание, вызываемое возбудителем человеческого типа (Mycobacterium tuberculosis), им заболевают и некоторые теплокровные животные. Наибольшее значение имеет туберкулез крупного рогатого скота. Существуют и другие возбудители туберкулеза: бычий (Mycobacterium bovinus), птичий (Mycobacterium avium), которые тоже способны вызывать заболевание у человека. Важно отметить, что туберкулез как инфекционное заболевание развивается в социально организованном человеческом обществе и во многом распространение туберкулеза зависит от организации и благополучия этого общества. В отличие от многих других инфекций, туберкулез имеет хроническое и часто скрытое течение, что повышает вероятность распространения туберкулеза больным человеком многократно. Считается, что за год больной «открытой» формой туберкулеза заражает в среднем 10- 15 человек.
Об истории туберкулеза.
Туберкулез - одно из древнейших инфекционных заболеваний. Как показывают результаты раскопок древних цивилизаций, туберкулез так же стар, как и человечество. «Чахотка», «белая смерть» - так образно называли туберкулез в разные времена. Почти за 2000 лет до н.э. в своде законов Вавилонии («Кодекс Хаммурапи») было закреплено право на развод с женой, больной, судя по симптомам, легочным туберкулезом. В Индии, Португалии, Венеции были законы, требующие сообщать обо всех случаях заболеваний. Есть основания полагать, что он существовал и до появления человека. Необходимо обязательно отметить, что туберкулез как заболевание, поражающее людей, известно с древних времен. «Фтизиатрией» называют науку о туберкулезе. Туберкулез, появившись на заре человечества, приобретал все большее распространение, в Европе и Северной Америке его масштабы достигли своего пика в конце XIX, начале XX века. Не случайно «чахотка» была отражена в произведениях Ф.М. Достоевского и А.П. Чехова, Ч. Диккенса и А. Дюма, в полотнах художников Н.П. Клодта, В.М. Максимова, В.Д. Поленова, в операх Д. Верди. Туберкулезом болели и умерли от него В.Г. Белинский, Н.А. Добролюбов, А.П. Чехов и многие другие известные люди, на жизнь и творчество которых туберкулез наложил свой отпечаток. В позапрошлом веке туберкулез был страшным бичом в самых передовых странах того времени, в том числе, и в России. Диагноз туберкулеза считался почти смертельным приговором, средняя продолжительность жизни больных не превышала 3-5 лет. О природе этого заболевания велись многочисленные споры до 24 марта 1882 года. Этот день считается днем рождения фтизиатрии - науки о туберкулезе (от греческого phthisis - чахотка). В этот день немецкий ученый Роберт Кох сообщил миру об открытии им возбудителя туберкулеза. Учитывая значимость проблемы, изучением туберкулеза занимались многие выдающиеся ученые и врачи. После открытия Роберта Коха, были разработаны методы профилактики и борьбы с этим заболеванием. При московском отделе «Русского общества охранения народного здравия» в 1908 году была организована Секция по борьбе с туберкулезом. Просветительная и студенческая комиссии при секции занимались проведением лекций, оформлением плакатов, воззваний, выставок с целью профилактики туберкулеза. В 1911 году секция поставила вопрос о строительстве первого санатория для больных туберкулезом. Одним из широких мероприятий секции была организация, по предложению А. А. Владимирова, 20 апреля 1911 года первого Туберкулезного дня, или Дня белой ромашки. В этот день в Москве на площадях, улицах, в магазинах, трамваях, учреждениях были расклеены 1000 плакатов, розданы 22 000 плакатов-летучек и 100 000 листовок, в которых содержались сведения о причинах туберкулеза, мерах его предупреждения. Московская секция Пироговского общества финансировала проведение таких дней в Ярославле и Костроме, где были организованы местные общества по борьбе с туберкулезом. Результатом деятельности Пироговского общества в 1910 году стала Всероссийская лига по борьбе с туберкулезом - общественная организация, существовавшая в основном на благотворительные средства. Первым председателем правления лиги был В.А. Воробьев (1864-1951) - выдающийся терапевт и фтизиатр, один из организаторов Всесоюзного общества фтизиатров. Лига располагала 43 амбулаторными противотуберкулезными учреждениями и 18 стационарами на 308 коек. Она занималась сбором средств для борьбы с туберкулезом, регистрацией больных, организацией туберкулезных санаториев, амбулаторий и больниц, санитарным просвещением населения. К середине XX века во всем мире благодаря проводимым санитарно-противоэпидемическим мероприятиям и мерам профилактики эпидемиологические показатели по туберкулезу удалось существенно улучшить. А после того как в 1942 году был получен первый противотуберкулезный препарат стрептомицин, а затем и ряд других эффективных лекарств, позволявших излечивать большинство больных, в развитых странах туберкулез оказался под контролем, и даже появилось мнение, что туберкулез может быть побежден так же, как натуральная оспа. В нашей стране к концу 80-х годов ситуация оценивалась как благополучная - уровень заболеваемости был уже достаточно низким. Однако с начала 90-х годов во всем мире был отмечен рост заболеваемости, а в России на фоне снижения жизненного уровня населения, к концу XX столетия заболеваемость увеличилась более чем в 2 раза. Это убедительно свидетельствует о том, что туберкулез является проблемой медико-социальной. В новое тысячелетие мы вступили с очень сложной ситуацией в отношении туберкулеза. Сегодня в России от него умирает больше, чем от всех инфекционных заболеваний вместе взятых. В мире смертность от туберкулеза среди инфекционных заболеваний стоит на втором месте после малярии. Ежегодно, по данным ВОЗ, туберкулезом заболевает около 9 млн. человек из них около 3 млн. погибает от этого заболевания. Особую тревогу вызывает значительный рост заболеваемости детей, что свидетельствует о высокой распространенности и риске заражения туберкулезом. В современных социально-экономических условиях, при несоблюдении мер профилактики, когда у значительной части населения защитные силы организма серьезно ослаблены, а возбудитель туберкулеза приобрел высокую устойчивость, туберкулез способен поражать все слои населения.
Возбудитель заболевания
Возбудитель заболевания - микобактерия туберкулеза - была открыта Робертом Кохом в 1882 году, ее назвали «палочка Коха». Сейчас употребляется сокращенное название: МВТ - микобактерия туберкулеза. МВТ сохраняют жизнеспособность при воздействии различных физических и химических агентов, они устойчивы к действию кислот, щелочей, спиртов, устойчивы к высушиванию и нагреванию. Во внешней среде МВТ могут оставаться жизнеспособными до полугода, а в составе мельчайших частиц пыли на различных предметах (мебель, книги, посуда, постельное белье, полотенца, пол, стены и пр.) они могут сохранять свои свойства в течение нескольких недель и даже месяцев. После первичного заражения (попадания микобактерий туберкулеза в организм) может не наступить никаких заметных проявлений болезни и в большинстве случаев заболевание не разовьется, однако, туберкулезная микобактерия может длительное время (годы, десятилетия) выживать в организме, не причиняя ему вреда, сохраняя свои свойства возбудителя туберкулеза. Такое состояние относительного равновесия может нарушиться в пользу возбудителя при снижении защитных сил организма (ухудшение социальных условий жизни, недостаточное питание, стрессовые ситуации, старение, сопутствующие заболевания). У детей и лиц молодого возраста заболевание, как правило, наступает вследствие попавшей извне инфекции, а у большинства взрослых и пожилых - чаще в результате реактивации инфекции, дремавшей в организме в течение длительного времени. Если детей, прежде всего, следует оберегать от свежего заражения, то пожилым людям необходимо, главным образом, предупреждать возможность снижения иммунитета и стараться выявить болезнь на возможно более ранней стадии. Однако роль внешнего заражения остается актуальной для людей любого возраста. Источником туберкулеза чаще всего является больной человек, который иногда даже не знает о болезни, т.к. туберкулез может протекать под видом обычной простуды, длительно не вылечивающейся пневмонии, а иногда без каких-либо проявлений. Поэтому при туберкулезе особое значение имеет проведение профилактических осмотров с целью раннего выявления туберкулеза.
Как происходит заражение?
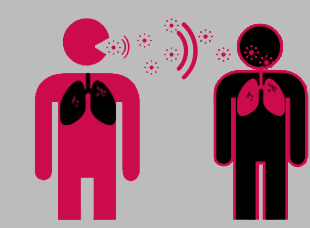
Почти каждый человек в течение своей жизни неоднократно соприкасается с туберкулезной инфекцией. Путями проникновения инфекции чаще всего являются дыхательные пути. МБТ в огромном количестве выбрасываются больными при кашле, чихании, и даже громком разговоре с мельчайшими капельками слизи, при этом образуются своеобразные аэрозоли. При испарении капелек слизи микобактерии туберкулеза остаются в воздухе до нескольких часов, оседая на мельчайших частичках пыли. Вдыхание таких «аэрозолей» обусловливает попадание микобактерий туберкулеза в дыхательные пути здоровых людей, после чего начинается борьба между микробом и организмом. Реже заражение наступает и при употреблении в пищу молочных продуктов от больных туберкулезом животных. Могут быть и другие крайне редкие пути проникновения инфекции (через кожу, миндалины), в исключительных случаях возможно внутриутробное заражение плода у больных туберкулезом беременных женщин. Воздушно-капельная инфекция является наиболее опасной, при которой микобактерии туберкулеза попадают в дыхательные пути здоровых людей от кашляющих больных. Микобактерии туберкулеза обладают высокой заразительной способностью и для заражения достаточно проникновения в организм всего от 1 до 5 микобактерий. При этом следует учитывать, что возможность развития заболевания у человека зависит от состояния защитных систем и в первую очередь иммунитета. К факторам, способствующим заболеванию туберкулезом следует, прежде всего, отнести:
наличие контакта с больными туберкулезом людьми или животными;
социальную дезадаптацию;
неудовлетворительные условия труда и быта;
неполноценное питание;
алкоголизм;
табакокурение;
наркоманию;
ВИЧ-инфицированность;
наличие сопутствующих заболеваний (сахарный диабет, язвенная болезнь желудка и 12-ти перстной кишки, хронические неспецифические болезни легких, иммунодефицитные состояния и заболевания).
Туберкулез по проявлениям болезни и ее локализациям - одно из самых многообразных заболеваний. Туберкулезом может поражаться любой орган, любая система организма человека. Органы дыхания являются излюбленной локализацией туберкулезного процесса, однако частота внелегочных локализаций специфического поражения (кости, суставы, мочеполовые органы, глаза, мозговые оболочки, лимфатические узлы и др.) в последние годы возросла и продолжает увеличиваться. В развитых странах частота внелегочных локализаций составляет более трети всех случаев туберкулеза.
Профилактика туберкулеза
В целях защиты человека от туберкулеза проводится иммунизация населения вакциной БЦЖ. Вакцинация БЦЖ (как метод специфической профилактики) завоевала признание во многих странах мира. Она обязательна для проведения в 64 странах мира, в том числе и в России и официально рекомендована в 118 странах. В мире вакцинировано против туберкулеза около 2 млрд, человек. БЦЖ остается основной формой профилактики туберкулеза в большинстве стран. В настоящее время в России вакцинация осуществляется родившимся здоровым, доношенным детям на 3 - 7 день жизни. Ревакцинацию проводят детям в возрасте 7 и 14 лет, имеющим отрицательную реакцию на пробу Манту с 2 ТЕ.
Существенное значение в деле предупреждения распространения туберкулеза среди населения туберкулеза имеет санитарная профилактика. Она направлена на уменьшение риска передачи инфекции от больного человека к здоровому - с этой целью проводится работа в очагах инфекции, раннее выявление туберкулеза среди населения (до момента наступления бактериовыделения) особенно в группах повышенного риска. Немаловажную роль в предупреждении туберкулеза имеет социальная профилактика. Она заключается в решении широкого круга вопросов, направленных на улучшении качества жизни людей. К ним относятся: обеспечение нормальными условиями проживания, создание условий труда, соответствующих санитарным нормам и правилам, обеспечение полноценным питанием, наличие достаточной заработной платы, возможность получения квалифицированной медицинской помощи, создание комфортной среды для полноценного отдыха.
Профилактические осмотры населения на туберкулез
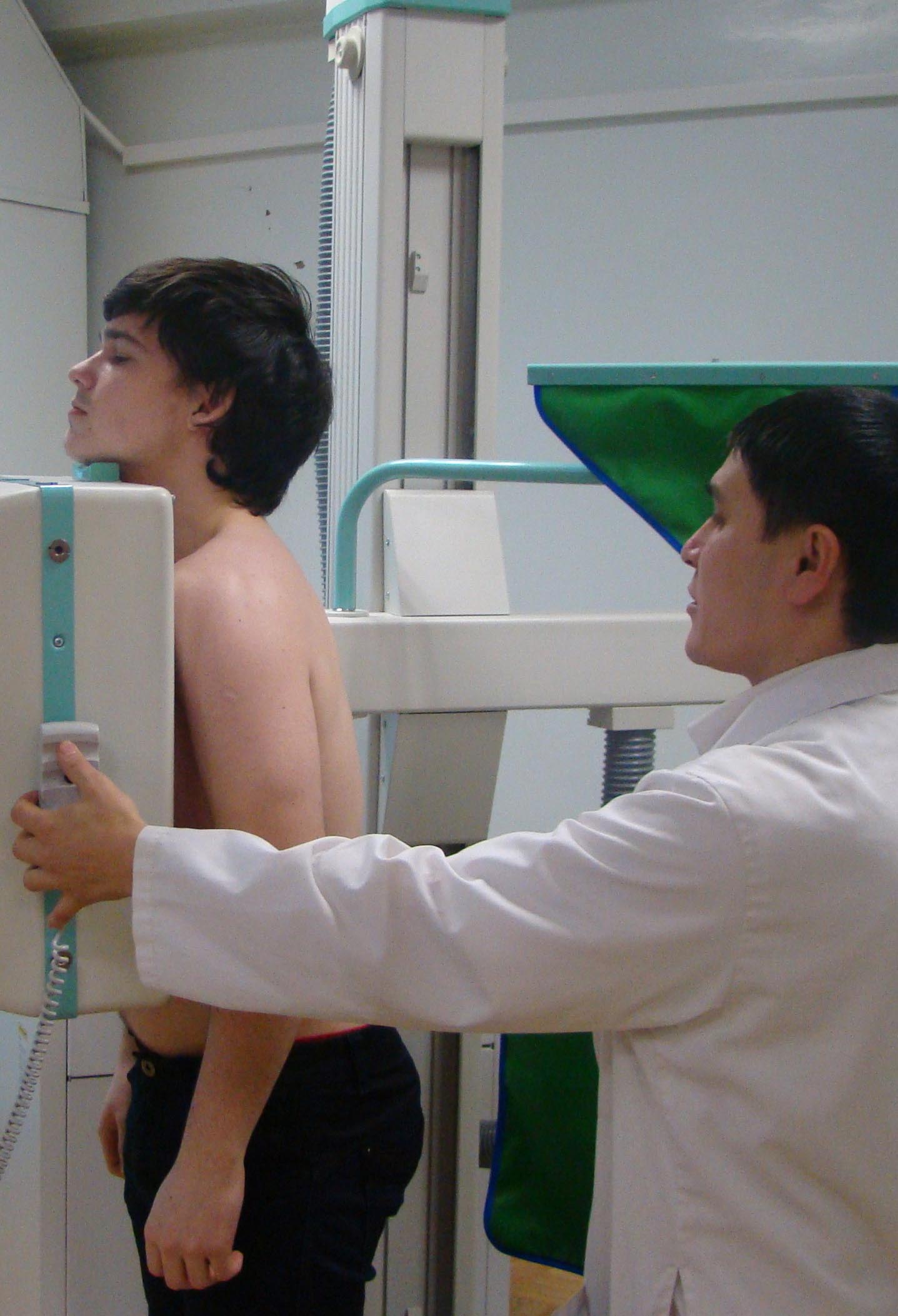
Существует два основных метода раннего выявления туберкулеза: у детей и подростков - ежегодная массовая туберкулинодиагностика, а у подростков и взрослых - профилактическая флюорография.
Туберкулинодиагностика проводится детям и подросткам ежегодно в организованных коллективах по месту учебы или в детских садах. Неорганизованному детскому населению - в детской поликлинике по месту жительства. Этот метод позволяет выявить факт инфицирования ребенка туберкулезом и предпринять необходимые действия. В частности углубленное обследование с целью выявления минимальных проявлений туберкулеза на начальном этапе его развития и профилактическое или превентивное лечение с целью предотвращения перехода заражения в заболевание.
Флюорография должна проводиться всем лицам от 15 лет и старше раз в год, населению, которое входит в «группу риска» - не реже одного раза в 6 месяцев. Определение сроков зависит от той опасности, которую представляет туберкулез для тех или иных категорий людей. Один раз в год флюорография проводится работникам детских и подростковых учреждений, людям, работающим в пищевой промышленности, а так же больным с заболеваниями, снижающими противотуберкулезный иммунитет. Два раза в год флюорография выполняется военнослужащим срочной службы, сотрудникам родильных домов, лицам, находящимся в местах лишения свободы, инфицированным вирусом иммунодефицита, а так же находящимся в контакте с больными туберкулезом.
Кроме этих методов выявления туберкулез обнаруживается при обращении за медицинской помощью по поводу жалоб, подозрительных на туберкулез, поэтому всем необходимо знать первые проявления туберкулеза, чтобы, обнаружив их у себя или близких, вовремя пройти дообследование и своевременно начать лечение.
Признаки туберкулеза
Туберкулез может начинаться достаточно быстро, а может протекать, совершенно не влияя на самочувствие больного, однако в большинстве случаев он развивается постепенно и для него характерны следующие проявления:
кашель или покашливание с мокротой с выделением слизистой или слизисто-гнойной мокроты в небольшом количестве в течение 2-х недель и более, неподдающийся лечению неспецифическими антибактериальными средствами;
снижение аппетита и потеря веса;
незначительное повышение температуры тела;
быстрая утомляемость и появление общей слабости;
повышенная потливость (особенно в ночное время);
появление одышки при небольшой физической нагрузке.
При появлении этих признаков необходимо немедленно обратиться к врачу! Следует запомнить, что уклонение от обследования приводит к заражению окружающих, распространению более тяжелых форм заболевания, которые лечатся годами и могут закончиться инвалидностью и даже смертью, тогда как своевременно выявленный туберкулез может быть успешно излечен.
Очаги туберкулезной инфекции
Очаг туберкулезной инфекции представляет собой место пребывания источника микобактерий туберкулеза вместе с окружающими его людьми и обстановкой в пределах того пространства и времени, при которых возможно возникновение новых случаев заражений и заболеваний.
Эпидемическая опасность очагов туберкулезной инфекции может быть неодинаковой. Различают 5 групп очагов в зависимости от степени опасности распространения туберкулеза. Эта опасность оценивается по следующим критериям: массивность выделения бактерий у больного, наличие в семье детей и подростков, жилищные условия и соблюдение больным и членами его семьи санитарно-гигиенических норм.
Наибольшей опасности подвергаются люди, проживающие в очагах первой группы, это очаги, где проживают больные с обильным (умеренным или массивным) бактериовыделением. К этой же группе относятся очаги, в которых даже при скудном выделении микобактерий туберкулеза с больным проживают дети или подростки, а также при плохих жилищных условиях и при злоупотреблении алкоголем в семье.
Ко второй, менее опасной группе, относятся очаги, где проживают больные со скудным бактериовыделением и без детей. В наименее опасных очагах третьей группы проживают больные с возможным, но не обнаруженным бактериовыделением (после его прекращения в результате успешной терапии). К четвертой группе (эпидемически потенциально опасной) относятся лица, у которых в процессе лечения прекратилось бактериовыделение и они еще некоторое время наблюдаются врачом и у них исследуется мокрота для подтверждения стойкого прекращения бактериовыделения. Пятая группа очагов - зоонозные очаги. Они образуются в животноводческих хозяйствах, где имеются случаи заболевания скота туберкулезом. Необходимо иметь в виду, что больной активной формой туберкулеза всегда потенциально опасен в плане возможного заражения, даже если в его мокроте микобактерии не обнаруживаются современными методами. Только при устойчивом заживлении туберкулеза опасность заражения исчезает.
Противоэпидемические мероприятия в очагах туберкулеза
Больной и члены его семьи должны четко представлять, какие мероприятия необходимо проводить, чтобы избежать новых случаев заражения и заболевания туберкулезом.
В очагах туберкулеза предусматривается проведение текущей и заключительной (после удаления из очага больного) дезинфекции, а также других мероприятий по линии медицинской службы. Окружающие должны помнить: очень важно госпитализировать бактериовыделителя для проведения полноценного курса противотуберкулезной терапии до прекращения выделения им микобактерий туберкулеза! Важность этого мероприятия, позволяющего оградить своих близких от возможного заболевания, должен осознавать и каждый больной!
Будучи в очаге туберкулеза, больной должен помнить и соблюдать некоторые санитарные празила. Прежде всего, следует помнить о «дисциплине кашля». Больной должен по возможности воздерживаться от кашля в присутствии других людей, при кашле отворачиваться от находящихся вблизи людей, прикрывать рот платком, сплевывать мокроту в индивидуальную карманную плевательницу (стеклянную с плотно пригнанной крышкой или одноразовую пластмассовую). Необходимо иметь минимум две плевательницы (одна используется, другая с мокротой дезинфицируется). У больного должны быть отдельная комната, отдельная кровать, посуда, белье, туалетные принадлежности, предметы ухода и пр. В квартире должна проводиться текущая дезинфекция - обеззараживание мокроты и плевательниц, посуды, остатков пищи; сбор, закладывание в мешки, хранение до обеззараживания белья; ежедневная влажная уборка помещения, где находится больной, а также мебели, предметов обихода, с которыми он соприкасается.
Обеззараживание проводится физическими и химическими способами и их сочетаниями. Плевательницу с мокротой следует кипятить в 2% содовом растворе в течение 15 минут или выдерживать в 5% растворе хлорамина в течение 6 часов. Возможно применение и других новых дезинфицирующих средств по рекомендации противотуберкулезного диспансера в соответствии с инструкциями по применению.
Примерно также дезинфицируют и посуду, предметы ухода, белье, остатки пищи (кипячение или замачивание з тех же растворах). Ежедневно должна проводиться влажная уборка помещений. При массивном бактериовыделении целесообразно в теплую (горячую) воду добавлять дезинфицирующее средство (хлорсодержащие препараты) и немного нашатырного спирта или стирального порошка. Книги обрабатываются пылесосом и протираются влажной ветошью. Более детальные (частные) рекомендации можно получить у работников противотуберкулезных учреждений, которые должны быть организаторами дезинфекционной работы. Важными профилактическими мероприятиями в очаге являются периодическое обследование людей, находившихся в контакте; проведение превентивного (предотвращающего заражение и заболевание) лечения; решение вопросов о показаниях к вакцинации (ревакцинации) БЦЖ. Эти вопросы решаются специалистами противотуберкулезного диспансера.
Лечение туберкулеза
Для лечения больных туберкулезом в XIX в. использовались в основном санаторно-курортные факторы и гигиено-диетический режим.
В 1887 году в Эдинбурге (Шотландия) был открыт первый противотуберкулезный диспансер (от французского слова dispenser - избавлять, освобождать). Это новое учреждение оказывало больным не только медицинскую, но и социальную помощь. Затем диспансеры (эдинбургская система) были созданы и в других европейских странах.
В 1882 год} в Риме Форлакини (С. Forlanini) предложил лечить больных легочным туберкулезом наложением искусственного пневмоторакса. Этот метод получил широкое распространение. В России А.Н. Рубель применил наложение искусственного пневмоторакса в 1910 году, а в 1912 году он опубликовал первую в мире монографию об этом методе лечения больных туберкулезом.
В 1909 году в Москве была открыта первая бесплатная амбулаторная лечебница для больных туберкулезом. В ней безвозмездно работали 16 врачей, которые проводили наряду с лечебной большую профилактическую и просветительную работу среди населения.
Вопросы лечения больных туберкулезом занимали большое место в исследованиях видных отечественных ученых-терапевтов Г.А. Захарьина, С.П. Боткина, А.А. Остроумова, В.А. Манассеина.
Г.А. Захарьин, детально разработавший анамнестический метод диагностики туберкулеза и других заболеваний, обосновал терапию больных туберкулезом как сочетание гигиенических мероприятий, климатотерапии, диетотерапии и медикаментозного лечения.
В противотуберкулезных диспансерах, создаваемых в городах и сельской местности, сосредоточилась диагностическая, лечебная, социально-гигиеническая и санитарно-просзетительная работа, решались вопросы раннего и своевременного выявления туберкулеза и экспертизы трудоспособности больных. Диспансеры становились центрами борьбы с туберкулезом, по инициативе которых создавались специализированные больницы, санатории, детские площадки, лесные школы.
Успешное лечение больного, достижение прекращения у него бактериовыделения - это одно из важнейших эпидемиологических звеньев в деле снижения заболеваемости туберкулезом среди населения. Основой комплексного лечения больных туберкулезом в настоящее время является лечение противотуберкулезными препаратами (лекарствами, губительно воздействующими на микобактерии, находящиеся в организме больного). На сегодня это единственная возможность справиться с туберкулезом.
Непременным условием успешной химиотерапии является одновременное назначение нескольких препаратов (комбинированная терапия). Лечение одним препаратом (моиотерапия) неэффективно, более того, оно приводит к развитию у стойчивост и микобактерий туберкулеза к примененному лекарству. Так, при монотерапии стрептомицином или рифампицином устойчивость к ним развивается в течение 1-2 мес., а спустя 2-6 мес. регистрируется у 90% больных и более. Вторым непременным условием успешного лечения является непрерывный длительный прием препаратов. Зги условия лечения определяются врачом индивидуально в зависимости от особенностей больного и его болезни.
Лечение туберкулеза зависит от особенностей случая и проводится в условиях стационара, санатория, дневного стационара или амбулаторно, его продолжительность не должна быт» менее шести месяцев. У части больных возникает необходимость использования дополнительных Лечебных воздействий - коллапсотерапяи А хирургических вмешательств. Как правило, это происходит при недостаточной эффективности консервативного лечения при выявлении запущенных случаев.
Что такое лекарственная устойчивости?
У значительной части хронически больных формируется лекарственная устойчивость к микобактериям туберкулеза. Лекарственная устойчивость - ситуация, когда противотуберкулезные препараты не действуют на микобактерии туберкулеза. Лечение такого контингента в значительной части требует применения резервных препаратов и, в связи с этим, стоимость лечения значительно возрастает. Излечение этой категории больных представляет довольно значительные трудности.
Больной должен неукоснительно следовать предписываемому режиму лечения, регулярно, беспрерывно, в течение рекомендованного срока принимать противотуберкулезные препараты. При возникновении явлений непереносимости лекарств, симптомов их побочного действия, совместно с лечащим врачом следует стремиться преодолеть их, пытаясь, насколько это возможно, не прекращать курс лечения. От этого в значительной степени будет зависеть скорейшее выздоровление больного, исключение заражения его родных и близких. Кроме того, принимая препараты в должном объеме в течение надлежащего периода времени, больной способствует тому, что у него не появятся лекарственно устойчивые штаммы возбудителя, которые могут быть переданы здоровым лицам, и вызвать новое заболевание с наличием лекарственной устойчивости. Это будет способствовать улучшению эпидемиологической ситуации по туберкулезу в районе, городе, области, регионе, а в целом будет значительным вкладом в дело снижения бремени туберкулеза в России. Успех или поражение в битве с туберкулезом более чем на половину зависит от самого пациента. Ею воля, желание выздороветь несмотря ни па что - способны творить чудеса.
По любым вопросам от питания до способов снижения токсического воздействия противотуберкулозных препаратов можно получить консультацию у лечащего врача, либо в ближайшем противотуберкулезном диспансере.
